Oque é catarata?
 A catarata é uma doença caracterizada pela opacificação progressiva do cristalino. O cristalino é uma lente natural do olho, situada atrás da iris. Sua função é projetar uma imagem nítida na retina que é a “tela” onde as imagens são formadas e transmitidas ao cérebro. Com a perda progressiva da transparência do cristalino, impedindo que os raios de luz o atravessem e alcancem a retina, a pessoa inicialmente percebe uma visão embaçada. Com a evolução do quadro, que leva à opacificação total do cristalino, a pessoa acometida pode enxergar apenas vultos.
A catarata é uma doença caracterizada pela opacificação progressiva do cristalino. O cristalino é uma lente natural do olho, situada atrás da iris. Sua função é projetar uma imagem nítida na retina que é a “tela” onde as imagens são formadas e transmitidas ao cérebro. Com a perda progressiva da transparência do cristalino, impedindo que os raios de luz o atravessem e alcancem a retina, a pessoa inicialmente percebe uma visão embaçada. Com a evolução do quadro, que leva à opacificação total do cristalino, a pessoa acometida pode enxergar apenas vultos.
A Catarata atinge quase metade (46,2%) da população mundial com mais de 65 anos. A OMS (Organização Mundial da Saúde) estima que no mundo 160 milhões de pessoas tenham a doença. No Brasil são 2 milhões de pessoas afetadas e surgem 120 mil novos casos a cada ano.
Quais as causas?
A principal causa da catarata é o processo natural de envelhecimento, que faz com que o cristalino perca gradativamente sua transparência durante a vida. Entre os fatores de risco que aceleram o seu aparecimento, estão os maus hábitos alimentares e o stress da vida moderna que induzem ao acúmulo de oxidantes, além da excessiva exposição à radiação ultravioleta emitida pelo sol. Para se ter uma idéia, o risco de surgir a catarata aumenta em 60% para quem não protege os olhos do sol. Apesar da catarata fazer parte do envelhecimento natural, devemos diminuir a exposição aos fatores de risco para retardar o seu aparecimento.
Embora o problema apareça geralmente em pessoas com mais idade, há casos de crianças que já nascem com a doença (geralmente filhos de mães que tiveram rubéola ou toxoplasmose no primeiro trimestre de gestação).
Outras causas de aparecimento precoce da catarata são o diabetes; o uso sistemático e sem indicação médica de medicamentos, especialmente dos que contêm corticóides; as inflamações intra-oculares e os traumas como socos ou batidas fortes na região dos olhos.
Como se faz o diagnóstico?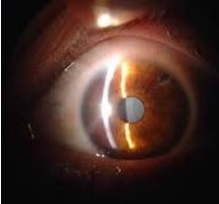
O diagnóstico de catarata é feito pelo oftalmologista que através de um exame de biomicroscopia verifica o grau de opacidade do cristalino. Constatada a catarata, deve-se verificar o grau de deficiência visual apresentado para que se discuta com o paciente o momento adequado de realizar o tratamento.
Como é o tratamento?
O tratamento da catarata é cirúrgico. Não existem tratamentos clínicos nem medicamentos que revertam o processo de opacificação do cristalino. O objetivo do tratamento – cirurgia – é substituir o cristalino opacificado por uma lente artificial que restabelecerá a função perdida.
Como é feita a cirurgia?
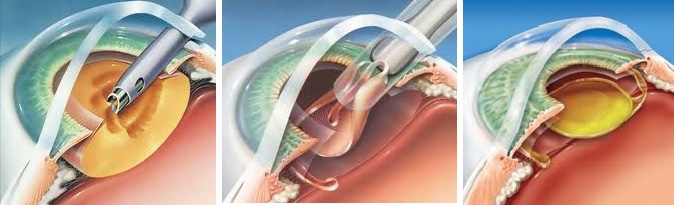
A técnica cirúrgica mais moderna para a retirada da catarata é a FACOEMULSIFICAÇÃO. Com este método, o cirurgião oftalmologista fragmenta a catarata com um aparelho de facoemulsificação que possui uma ponteira que emite vibrações em uma frequência ultrassônica. Ao mesmo tempo em que fragmenta a catarata, esta ponteira possui um orifício que aspira os fragmentos da catarata.
Após remover a catarata é necessário implantar uma lente no local onde foi removido o cristalino opaco. Esta lente irá substituir o cristalino, propiciando que as imagens sejam novamente formadas nítidas na retina.
Riscos e complicações
Apesar de todo o avanço na técnica cirurgica da catarata e de todo o cuidado e habilidade do cirurgião, o paciente tem que ter em mente que, como todo ato cirúrgico, essa cirurgia não é banal e nem isenta de complicações.
O fato desta cirurgia ser realizada com o auxílio de equipamentos digitais, computadorizados e que são dotados da mais alta tecnologia não a eximem da possibilidade de complicações.
O olho humano é um orgão extremamente delicado e complicações como descolamento de retina, opacificação da córnea, aumento da pressão intra-ocular, inflamação e infecção ocular podem ocorrer, embora pouco freqüentes. Por este motivo, os cuidados pós operatórios são tão importantes quanto a cirurgia em si. É fundamental que o paciente seja disciplinado quanto ao uso dos medicamentos prescritos e ao comparecimento às consultas no pós operatório. Desta forma, qualquer complicação poderá ser rapidamente tratada, minimizando os riscos para a visão.
Recomendações
• Não use colírios, especialmente os que contêm corticóides, sem recomendação médica e respeite o prazo determinado pelo médico para aplicação do medicamento;
• Procure um oftalmologista imediatamente se notar qualquer inflamação ou sofrer algum trauma na região dos olhos;
• Consulte também o oftalmologista sempre que notar alguma alteração visual. A evolução da catarata é lenta, pode ocorrer primeiro em um dos olhos e a pessoa vai se acostumando com a perda progressiva da visão;
• Não tenha medo da cirurgia. Os resultados são animadores e, na maioria das vezes, a recuperação é muito rápida.
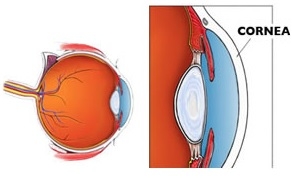 O que é Ceratocone?
O que é Ceratocone?
O olho humano possui duas lentes naturais que tem por função projetar uma imagem nítida na retina, que é a tela onde as imagens são captadas e transmitidas ao cérebro. A lente mais externa é a córnea.
Qualquer distorção ou irregularidade da córnea induz uma diminuição da qualidade da imagem que chega a retina, provocando baixa qualidade visual.
O ceratocone é uma doença não inflamatória da córnea em que há uma desestruturação do colágeno corneano. Isso resulta em um afinamento progressivo da córnea com conseqüente protrusão e deformação de sua estrutura. A córnea tornando-se progressivamente mais fina e irregular perde sua capacidade de projetar imagens nítidas na retina.
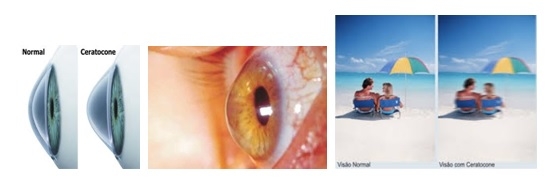
O ceratocone ocorre na população numa freqüência média de um caso para cada 2000 habitantes. Na maioria dos casos, sua apresentação é bilateral e afeta igualmente homens e mulheres, com uma discreta preferência pelo sexo masculino. Apesar de sua apresentação esporádica, existem famílias com vários membros acometidos. Diversos estudos têm apontado a relevância cada vez maior do fator genético. Tem-se observado também que o ceratocone progride mais rápido em pessoas jovens e a maioria dos casos é diagnosticada antes dos 24 anos e progride até os 35 a 40 anos de idade. Sabemos que indivíduos alérgicos (portadores de rinite alérgica, asma ou outras formas de alergia) estão mais predispostos a desenvolver o ceratocone, possivelmente devido ao ato de coçar os olhos.
Quais são os sintomas do Ceratocone?
O principal sintoma é a diminuição da visão, a qual costuma piorar progressivamente.
Como se diagnostica o Ceratocone?
Deve-se suspeitar de ceratocone em pessoas jovens que apresentem astigmatismo ou que possuam astigmatismo que vem se modificando. O exame de topografia de córnea é o primeiro a evidenciar a doença e é utilizado também para acompanhar sua progressão. É importante também realizar exame da medida da espessura da córnea (paquimetria) já que córneas com ceratocone apresentam afinamento progressivo. Tomografias de córnea (Orbscan e Pentacam) também podem ser úteis na avaliação das córneas com ceratocone, principalmente nos casos cirúrgicos.

Como é o tratamento?
O tratamento do ceratocone tem por objetivo devolver e manter a melhor acuidade visual possível ao paciente. Em estágios iniciais as irregularidades da córnea (astigmatismo) são leves e consegue-se boa visão com o uso de óculos. Com a progressão da deformação corneana faz-se necessário o uso de lentes de contato rígidas para devolver uma superfície regular ao olho e atingir uma visão satisfatória. É importante salientar que a adaptação de lentes de contato nestes casos exige conhecimento e experiência. Caso a lente não esteja bem adaptada, o trauma causado pelo toque excessivo do ápice do ceratocone na lente de contato pode induzir uma aceleração da evolução do ceratocone ou causar uma perda de transparência da córnea com conseqüente piora da visão.
Existem tratamentos cirúrgicos para o ceratocone e sua indicação deve ser muito criteriosa. Cada tratamento tem seu momento ideal para ser feito e deve-se saber exatamente o que esperar de cada um deles.
O Cross-linking é um tratamento em que se submete a córnea a uma combinação de radiação ultravioleta e riboflavina (vitamina B2). Este tratamento tem por objetivo enrijecer o colágeno da córnea, impedindo a evolução de sua deformação. Este tratamento está indicado para pacientes que tenham boa qualidade visual com óculos ou lentes de contato e que tenham apresentado progressão da doença. Estudos recentes têm demonstrado que este tratamento, quando bem indicado, tem apresentado sucesso de 97% em estabilizar a evolução do ceratocone.
Os anéis intracorneais ou intraestromais (anéis de Ferrara) são arcos de material acrílico, transparentes e ultrafinos, que são implantados na periferia da córnea e funcionam como uma espécie de esqueleto, remodelando a córnea e regularizando sua superfície. Este tratamento está indicado para pacientes que tenham córneas transparentes e que não atinjam visão satisfatória com óculos ou lentes de contato. Casos muito avançados não apresentam bons resultados com este tratamento.
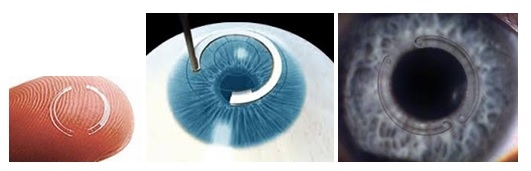
Em alguns casos, podem-se associar os implantes intracorneanos e o crosslinking para remodelar a córnea e manter este resultado.
Em casos avançados, onde as irregularidades não são passiveis de serem corrigidas com as técnicas mencionadas anteriormente, o transplante de córnea é o tratamento de escolha.

É importante salientar que poucos casos evoluem para o transplante.
Muito importante também é a atenção para que se faça o diagnóstico precoce do ceratocone. Hoje, com a possibilidade de se impedir a evolução desta doença com o crosslinking, é fundamental que se diagnostique o ceratocone antes que sua evolução leve a uma baixa acuidade visual.
O olho humano possui duas lentes naturais (córnea e cristalino) que tem por função projetar uma imagem nítida na retina, que é a tela onde as imagens são captadas e transmitidas ao cérebro. Quando estas lentes possuem grau inadequado para projetar uma imagem nítida na retina, chamamos isso de erro de refração ou alteração refracional. Há três tipos de erro de refração: miopia, hipermetropia e astigmatismo. A forma mais tradicional de corrigir estas alterações refracionais é a utilização de uma terceira lente (óculos ou lente de contato).

A Cirurgia Refrativa é uma especialidade da Oftalmologia que trata de alternativas cirúrgicas para tratamento dos erros de refração: miopia, hipermetropia e astigmatismo. Portanto, a Cirurgia Refrativa se apresenta como uma opção para as pessoas com miopia, astigmatismo e hipermetropia que não desejam usar óculos ou lentes de contato.
Devemos deixar claro que essas cirurgias são opcionais, pois geralmente existem alternativas como óculos ou lentes de contato para o tratamento.
No entanto, não se trata de um procedimento estético! É um procedimento funcional para o paciente!
Como toda cirurgia, os diversos procedimentos de Cirurgia Refrativa apresentam riscos, benefícios e limitações. Cada paciente deve ser devidamente orientado e ter suas questões devidamente respondidas para tomar sua decisão de acordo com suas necessidades individuais.
Os procedimentos de fotoablação da córnea com Excimer laser são os mais comumente realizados no Brasil e no mundo. O laser pode ser aplicado por meio das técnicas LASIK (Laser in situ keratomileusis) e PRK (Photorefractive keratectomy ou Ablação de Superfície).
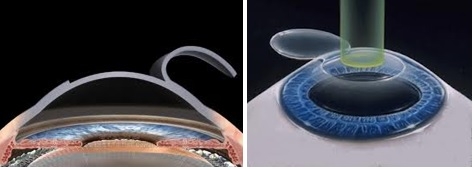
O LASIK consiste na criação de um retalho corneano ou “flap” com auxílio de um aparelho denominado microcerátomo, que expõe o estroma corneano para a aplicação do Excimer laser.
O PRK ou Ablação de Superfície consiste na remoção do epitélio (células superficiais) da córnea para a aplicação do Excimer laser diretamente no estroma superficial da córnea, sem que se faça um “flap”.

Procedimentos denominados Epi-LASIK, ou LASEK consistem em formas diferentes de se retirar o epitélio antes da aplicação do Excimer laser, podendo ser considerados como PRK ou Ablação de Superfície.
A Cirurgia Refrativa é uma especialidade em constante evolução, havendo estimulado um grande desenvolvimento científico em toda a Oftalmologia.
O Excimer laser, introduzido na Oftalmologia no final da década de 80, vem apresentando significativa melhora da tecnologia utilizada devido a pesquisas realizadas pela indústria, Universidades e clínicas privadas em todo o mundo.
Diversas são as melhorias que vem sendo implantadas para aumentar a segurança e a precisão das cirurgias, com o objetivo de se obter melhores resultados para os pacientes. Portanto, há diferenças significativas entre diferentes gerações de Excimer laser.
A Cirurgia Refrativa tem finalidade funcional. Da mesma forma que pessoas com alta miopia, pessoas com baixa miopia podem se apresentar com total dependência de correção visual para exercerem suas atividades. Por exemplo, uma miopia de -1,00D é o suficiente para determinar uma baixa de visão que obriga ao uso de óculos ou lentes de contato para dirigir legalmente.
Há controvérsias sobre a idade mínima para a realização de Cirurgia Refrativa. Sobre este aspecto, é razoável que se tenha uma estabilidade da refração por pelo menos um ano antes da cirurgia. Com isso, a questão da idade é relativa, pois não existe um relógio biológico que determine que após certa idade o indivíduo vá parar o crescimento e estabilizar a refração. Cada paciente apresentaria uma idade mínima para a estabilização de seu grau. De modo geral, o candidato ideal para a cirurgia deve ter mais de 18 anos e estabilidade refracional de pelo menos um ano. No entanto, quando bem indicada e planejada, em situações específicas, a Cirurgia Refrativa pode ser realizada com sucesso mesmo em crianças e adolescentes, havendo inúmeras publicações em revistas científicas revisadas que suportam tal abordagem.
Há limites ópticos para o tratamento seguro dos erros refrativos na córnea. Considera-se que os casos de miopia acima de -12 dioptrias, astigmatismo acima de 6 Dioptrias e hipermetropia com acima de +9 dioptrias não devem ter o tratamento total realizado na córnea. Outras alternativas são possíveis e, muitas vezes, é necessária a realização de dois ou mais procedimentos cirúrgicos para o tratamento desses casos de graus extremos. Lentes intra-oculares (LIO) são alternativas para esses casos e podem ser implantadas, havendo diversas abordagens e modelos de lentes para este tipo de cirurgia. Estudos envolvendo diversos tipos de lente têm sido desenvolvidos para determinar a segurança e a eficácia deste tipo de procedimento.
Diversas publicações em revistas científicas revisadas endossam a segurança da realização de cirurgia refrativa com Excimer laser em ambos os olhos no mesmo dia. Não é uma cirurgia verdadeiramente simultânea, pois cada olho é operado em momentos diferentes. Cada paciente deve ser esclarecido dos riscos e benefícios desta alternativa de modo a tomar uma decisão sobre isso juntamente com o cirurgião.
O processo pré-operatório das Cirurgias Refrativas é de fundamental importância para o sucesso desses procedimentos. Além do exame oftalmológico completo, exames complementares devem ser realizados para determinar a segurança da cirurgia. No caso específico das cirurgias de fotoablação por Excimer laser, a Paquimetria Ultrassônica e a Topografia Corneana trazem informações sobre a córnea do paciente de modo a determinar se a córnea pode ou não ser operada, bem como, sobre qual a técnica mais adequada para a aplicação do laser.
O estudo da Topografia Corneana representa a forma mais sensível para se identificar condições desfavoráveis, que são consideradas como de alto risco para essas cirurgias, como Ceratocone e Degeneração Marginal Pelúcida.
A Paquimetria Ultrassônica determina a espessura da córnea, sendo fundamental para evidenciar se há tecido corneano suficiente para a aplicação do laser.
O Mapeamento de Retina deve ser realizado em todos os pacientes para a identificação de alterações que podem preceder um descolamento de retina. Nesses casos, a aplicação profilática de laser (diferente do Excimer) para fotocoagular a retina periférica é eficaz no sentido de evitar o descolamento da retina. Os olhos míopes apresentam uma susceptibilidade natural para essas alterações e, conseqüentemente, maior risco de descolamento de retina que na população geral. Deve ser esclarecido que a Cirurgia Refrativa não diminui tal risco e o paciente ainda tem um “olho míope”, devendo ter a retina avaliada por Mapeamento de Retina periodicamente, de acordo com cada caso.
O estudo do filme lacrimal é de fundamental importância antes da cirurgia. Olho seco é a complicação mais comum após LASIK.
Outros exames complementares oftalmológicos tradicionais como a Microscopia Especular e Campimetria podem ser necessários antes da Cirurgia Refrativa em casos específicos.
Como em tudo na medicina, além de todos os exames complementares, bom senso é fundamental para se determinar se um paciente interessado seria um bom candidato para LASIK ou PRK. Novas abordagens diagnósticas foram introduzidas nos últimos anos e têm se mostrado com indispensável valor na avaliação dos pacientes antes destes procedimentos. O exame de análise da frente de ondas ou “wavefront” caracteriza a óptica do olho com maior precisão do que o estudo da refração tradicional (miopia, hipermetropia e astigmatismo), pois a unidade de medida é 0,01 dioptrias enquanto o exame tradicional é 0,25 dioptrias. Com este exame, além da refração tradicional, são medidas outras aberrações do sistema óptico que podem causar baixa qualidade visual principalmente em situações de baixa luminosidade.
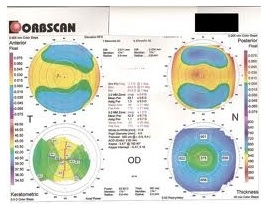
O exame de tomografia de córnea (Orbscan e Pentacan) representa um avanço do estudo da topografia corneana, sendo capaz de representar graficamente a arquitetura da córnea de modo a criar mapas de espessura e curvatura que complementam o estudo topográfico detalhado da córnea. Tal exame consiste no único método para determinar o ponto da córnea com espessura mais delgada e a espessura da córnea em todos os pontos. Este exame deve ser considerado para fazer parte da rotina préoperatória de Cirurgias Refrativas. Entretanto, por ser uma tecnologia recente, não faz parte, atualmente, das tabelas de procedimentos da maioria dos convênios médicos.
Se não houver contra-indicações médicas detectadas no exame pré-operatório e se o paciente entender e concordar com as limitações e riscos da cirurgia, a correção cirúrgica dos erros de refração é uma excelente opção terapêutica para os pacientes portadores de miopia, astigmatismo e hipermetropia que não desejam usar óculos ou lentes de contato.
Retinopatia diabética, hemorragias vítreas, oclusões vasculares, membranas retineanas.
Tratamento clínico e cirúrgico do glaucoma.
Adaptação médica de lentes de contato.